「糖尿病と診断されたけど、あまり薬は飲みたくない」
「糖尿病の治療を受けているけど、いまいち血糖値の下がりが良くない」などといった方にピッタリの治療法が、
糖尿病の運動療法です。
本記事では、これまで運動療法は行ったことがない方、そして運動療法に興味がある方を対象に、
そもそも糖尿病治療の基本について簡単におさらいしたのち、糖尿病の運動療法とは何か、
運動療法の適応となる人はどんな人か、
運動療法の効果など、運動療法の基礎について説明します。
さらに、具体的な運動のコツや運動を始める前に気をつけたいことなどをわかりやすくまとめました。
糖尿病の運動療法は、正しく行えば、血糖値やHbA1cを下げるのに役立つのはもちろん、合併症の予防にも効果的です。
本記事で、糖尿病の運動療法の基本を学びましょう。
監修者情報 名古屋大学名誉教授・健康評価施設査定理事長
糖尿病の基本的な治療法3つ
運動療法について説明する前に、まずは糖尿病治療の基本について簡単におさらいします。
糖尿病治療の基本は、食事療法・運動療法・薬物治療の3つです。
糖尿病と初めて診断された場合、まずはインスリン注射の適応となるような1型糖尿病や重い肝臓・腎臓の障害などの病態がないかを確認します。
インスリン注射の適応がない場合は、食事・運動療法を行います。
この2つで血糖のコントロールが良好とならない場合に、薬物療法の追加を検討していきます。
糖尿病の運動療法
運動療法とは何?何故重要か?
糖尿病の運動療法は、食事療法と合わせて糖尿病の治療の基本となるものです。
運動できない合併症がある方を除き、全ての糖尿病の患者さんが運動療法の対象となります。
病院で行う特別なリハビリテーションプログラムだけが糖尿病の運動療法というわけではありません。
日々の生活の中で一駅余分に歩く、横断歩道だけを速歩きする、
座っている時間を減らすといったことも、立派な運動療法の一つです。
1型糖尿病、2型糖尿病ともこの運動療法に適応か?
1型糖尿病、2型糖尿病ともに、運動療法の良い適応となります。
特に、2型糖尿病の方には運動療法の導入を強くお勧めします。
複数の大規模研究の結果、2型糖尿病の予防・治療に運動療法は明らかに高い効果のあることが明らかとなっているためです。
1型糖尿病については、運動療法が確実に良いというはっきりとした研究結果は示されておりません。
ただし運動を多く行っている人の方が体重の管理や悪玉コレステロール(LDLコレステロール)の低下が見られ、
網膜症や尿中微量アルブミンの発症、糖尿病性ケトアシドーシスや重症の低血糖など、
有害事象が少なかったとする研究結果も複数出ています。
運動療法の効果
糖尿病に対する運動療法の効果は、多岐にわたります。
運動をすると、体内にあるブドウ糖が筋肉に取り込まれて利用されるため、血糖値が下がります。
また運動を続けると、筋肉が増えるとともに活動量が上がリます。
これによりインスリン抵抗性が改善するほか、心臓や肺の機能にも改善が見られます。
さらにLDLコレステロールや血圧の低下が見られ、合併症の管理にも有効です。
さらに運動によって体重が減り、肥満を改善する効果があります。
身体にある脂肪細胞が小さくなることで、インスリンの働きを邪魔するTNF-aなどが減り、血糖値が安定します。
運動療法って、どんな運動をすればいいか
実際に、糖尿病の方がどんな運動をすれば良いか、
おすすめの運動メニューをいくつかご紹介いたします。
有酸素運動
糖尿病の方に最もお勧めしたい運動が、有酸素運動です。
有酸素運動としては、早足でのウォーキングやジョギング、自転車、階段昇降や水泳など、
全身の筋肉をまんべんなく使う運動がおすすめです。

目安としては、1週間あたり150分以上、中等強度の運動を行うのが良いでしょう。
例えば一回15~30分間の歩行を1日2回、週3回程度行うと、目安の運動量に到達します。
「忙しくて運動のために特別な時間を割けない」という場合も、日常生活の中での運動量を増やしましょう。
以前より身体活動量が増えるだけでも、運動療法としては十分な効果が見込めます。
例えば通勤時間に一駅余分に歩く、エレベーターやエスカレーターを使わず階段で昇り降りする、
横断歩道だけ速歩きしてみる、など、日常生活でできることから始めましょう。
また、食後高血糖の改善には、食後に30分おきに3分程度歩くと良いといわれています。
食後は座りっぱなしにならないように気をつけましょう。
筋力トレーニング
もうひとつお勧めしたいのが、筋力トレーニングです。
上半身、下半身ともに、適度に筋肉を鍛えるレジスタンス運動は、
筋肉量を増やすことで基礎代謝量の増加が見込めます。
レジスタンス運動は週2~3回を目安に行います。
最初は腹筋やスクワット、腕立て伏せなど道具を用いない運動(自重運動)からはじめ、
楽にできるようになったらダンベルをはじめとした器具を用いた運動を行いましょう。
1種目につき10~15回を1セットとし、1~3セット行います。まずは10回1セットから行い、負荷が軽いと思ったら、
回数を増やすのが良いでしょう。初めから強い負荷で行うと、怪我の原因となります。
バランス運動
片足起立、ステップ運動、バランスボールなどバランス運動を行えば、転倒防止、生活機能維持・向上に役立ちます。
運動療法のコツ
「運動が身体に良い」ことはわかっていても、実際に運動をする上でのコツをお話しします。
適切な強度とその測り方
運動療法として適切な強度は、「中等強度」くらいとされています。
中等強度がどのくらいの強さに当たるかは、心拍数で推定する方法と、自覚的な運動強度で測る方法が簡単でおすすめです。
心拍数で運動強度を測定する方法の目安は、50歳以上で1分間に100前後、50歳未満では1分間に100~120拍です。
運動中に心拍数がこれ以上増えると、運動強度が強すぎる可能性があります。
もう少し細かく運動強度を知りたい方には、
安静時の心拍数と年齢を用いて運動強度の目安の心拍数を算出するカルボーネン法がお勧めです。
計算式を下に示します。
((220-年齢)-安静時心拍数(回/分))×運動強度(%)+安静時心拍数(回/分)=目標心拍数(回/分)
例えば53歳で安静時心拍数が62回/分の人の場合、運動強度50%に相当する心拍数の目安は以下のように計算できます。
((220-53歳)-62(回/分))✖️50%+62(回/分)=114.5(回/分)
自覚的な運動強度を測る方法としては、ボルグスケールを用いる方法があります。
自分で感じるつらさを目安に、運動強度をある程度推定するというものです。
中等度の運動というと、ボルグスケールでは11から13の間、ややきついくらいの感じの運動となります。
自覚的運動強度の目安については、下の表に挙げておきましたので参考にしてみてください。
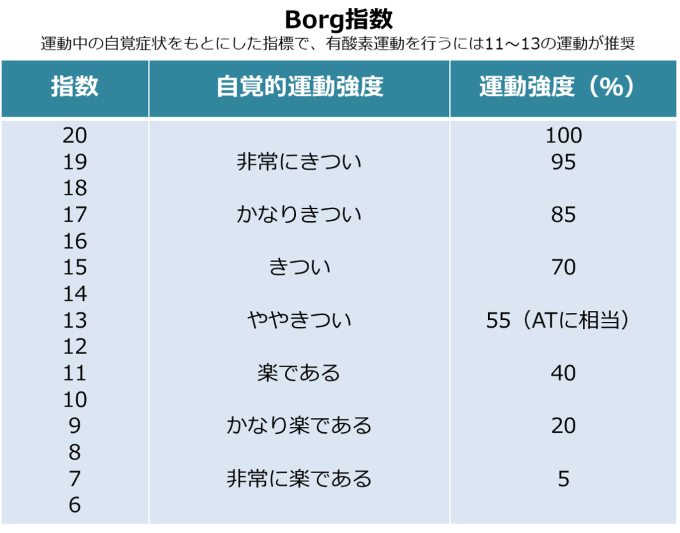
【出典】一般財団法人 北海道心臓協会 『心血管病を予防するための運動療法 ― 運動療法の実際 ―(後編)』
適切な運動量
運動療法として適切な運動量は、有酸素運動として週に150分以上です。
1週間に3回以上運動すると良いでしょう。
週3回といっても、週末(金〜日)にまとめて連続3日間運動するよりは、
例えば月・木・土のような感じで、運動しない日が2日以上続かないようなスケジュールを組むのが望ましいです。
適切な時間帯で運動する
糖尿病の運動療法を安全に行う上でのもう一つのポイントが、適切な時間帯を選ぶことです。
食後高血糖の予防も兼ねて、食後1時間くらいで運動するのがおすすめです。
早起きして朝運動する場合は、脱水による心筋梗塞・脳梗塞など血栓症を避けるため、コップ1杯のお水を飲んでから運動しましょう。
また、朝は低血糖になりやすいので、冷汗、動悸などの自覚症状に気をつけながら運動してください。
運動療法の注意事項
糖尿病の運動療法を行うときに気をつけたいポイントを2つまとめました。
糖尿病患者にとって、運動で気を付けるべきこと
糖尿病の方が運動療法を行う場合、安全に運動を行う上で重要なのは、糖尿病合併症の管理です。
網膜症や腎症、神経障害の3大合併症はもちろんのこと、
特に狭心症や心臓弁膜症、下肢閉塞性動脈硬化症など心血管系の合併症があるかどうかが重要です。
可能であれば、事前に循環器内科で心血管系スクリーニングを受けましょう。
心血管系の合併症がある場合の運動療法は、主治医の先生の指示に従いましょう。
一定の制限内で行う運動療法は、狭心症や下肢閉塞性動脈硬化症の治療としても有用です。
基本的には運動の量や回数などの指示を出していただき、できれば医療機関の管理下で行うことが望ましいです。
運動療法を停止・制限した方がいい状況
運動療法を停止・制限した方がよい状況は、糖尿病とその合併症のコントロール状態が良くない場合です。
具体的には、以下に当てはまる場合は、運動を始める前に主治医の先生とよく相談しましょう。
- 血糖値が高い(空腹時血糖≧250mg/dL)
- 尿中ケトン体が中等度陽性以上
- 脱水がある
- 急性の感染症がある
- 糖尿病による重い自律神経障害がある
- 網膜症が進んでいる(増殖前網膜症以上に進展がある場合)
- 腎臓の働きが悪い
- 糖尿病性潰瘍や壊疽(えそ)がある
- 重い心臓病(心筋梗塞、無症候性心筋虚血など)がある
- 肺の病気がある
- 骨や関節の病気がある
まとめ
以上、糖尿病の運動療法の基本について簡単にまとめました。
糖尿病の方にとって運動療法は、糖尿病そのもののコントロールを良くするだけではなく、
合併症のリスクを減らし、骨格筋を維持することで、元気で長生きすることに大きく貢献するものです。
もともと血管系の合併症がある方など運動する上でリスクがある方もおられますが、
上手に取り入れればこれほど有意義なものはありません。
主治医の先生とご相談の上、ぜひ運動療法をご自身の糖尿病治療にうまく取り入れてみると良いでしょう。
【出典】
糖尿病ネットワーク 「運動を増やして、座りがちの時間は少なく」 糖尿病の人も積極的に運動を WHOの新しい「運動ガイドライン」
一般財団法人 北海道心臓協会 『心血管病を予防するための運動療法 ― 運動療法の実際 ―(後編)』
国立国際医療研究センター 糖尿病情報センター 糖尿病の運動のはなし



