糖尿病と言えば、高い血糖値に悩まされる病気と思っている人は多いかと思います。
糖尿病患者は薬やインスリン注射などにより、血糖値が高くならないようする必要がありますが、
時に血糖値が逆に低くなりすぎてしまうことがあります。
血糖が高い状態が続くことは、
合併症(糖尿病網膜症、神経障害、糖尿病性腎症)の進行を進めてしまう点で問題なのですが、
血糖値が下がりすぎる状態(=低血糖)が起こることも、
時には命の危険を伴うことがあり注意が必要です。
近年、症状が重い「重症低血糖」で救急搬送された糖尿病患者は
年間2万人にも上るという日本糖尿病学会の調査結果もあり、
症状の重い重症低血糖や無自覚の低血糖が問題となっています。
血糖値が高いはずの糖尿病なのに、血糖値が低くなる時があるのはなぜでしょう。
そして低血糖症状というのはそもそもどんなものなのでしょうか。
そして低血糖症状が出たらどうしたら良いのでしょうか。
今回の記事では糖尿病患者が低血糖にも気をつけるべきその理由と対処法について解説します。
監修者情報 名古屋大学名誉教授・健康評価施設査定理事長
低血糖とは
低血糖は血中のブドウ糖濃度(=血糖値)が正常範囲より低くなった状態です。
正常の血糖値は空腹時で70〜100mg/dLですが、
70 mg/dLより低下することはほとんどありません。
これは血糖値が70mg/dLを下回ると、
低血糖に対して血糖値を上げようとホルモンが分泌され、
これ以上血糖値が下がらないように調節されているためです。
血糖を上げようとする働きが弱くなる、
また血糖を下げようとする働きが強くなると血糖が下がります。
低血糖の症状は 「はひふへほ」
血糖値が正常範囲よりも下がった状態になると、低血糖症状が現れます。
血糖値60‐70 mg/dL未満になると、
「お腹が空く」「冷や汗が出る」「ふるえる」「動悸がする」などの症状が出てきます。
これは低血糖に対して血糖を上昇しようと分泌されるホルモン
(インスリン拮抗ホルモン=アドレナリン、グルカゴンなど)による影響です。
また、血糖値が50mg/dL未満になると、
脳などの中枢神経がエネルギー(糖)不足の状態になり、
「ぼーっとする」「ろれつがまわらなくなる」
「意識がなくなる」「けいれんを起こす」などの症状が出てきます。
日本糖尿病協会は、症状をわかりやすく「はひふへほ」で表現し注意喚起しています。
- 「は」らが減り
- 「ひ」や汗
- 「ふ」るえは低血糖
- 「へ」んにドキドキ
- 「ほ」うち(放置)は昏睡
低血糖が起こる原因
低血糖が起こる原因としては、以下の原因がよく指摘されます。
- 薬の量や種類を間違えてしまった
- 食事の量がいつもより少なかった
- いつもと違う時間に食事をとった
- 長く激しい運動をした
- 飲酒や入浴
糖尿病の薬を飲んだ後に、その後ご飯を食べなかったり、
お腹が空いているときに激しい運動をしたりすると、
血糖を下げる力の方が上げる力を上回るため、血糖が下がります。
飲酒は血糖を上げる原料となる肝臓のグリコーゲンが減ることに加え、
肝臓自体がアルコールを代謝するのに忙しくなり、
血糖を上げようとする仕事には手が回らず、低血糖を引き起こしてしまうのです。
入浴も血糖を下げるように作用することがあるので注意が必要です。
低血糖って死ぬ?認知症になりやすくなる?
低血糖状態が数時間続き、治療が遅れると意識障害が続いてしまったり、
高次脳機能障害、麻痺などの後遺症を残し、場合によっては死に至ることもあります。
また、高齢になると低血糖症状を感じることに鈍くなり、症状が悪化してしまうこともリスクです。
また、低血糖そのものは認知症の危険因子と言われています。
入院を要するような重症低血糖が認知症リスク増大と関連するかについての検討では、
一度も重症低血糖を起こしたことのない人の認知症発症リスクを1とした場合、
1回の重症低血糖で認知症発症リスクは1.24倍、2回で1.80倍、3回で1.94倍という結果がわかりました。
(Whitmer RA et al. JAMA 2009)。
更に他の病気(不整脈、狭心症、心筋梗塞、心血管障害など)がある人は、
その疾患自体を悪化させてしまう恐れがあります。
このように、低血糖は時には死亡する危険性もあり、認知症を引き起こすリスクも高まるのです。
糖尿病患者は低血糖に気をつけるべき?!
「糖尿病の人は、血糖が高いのだから低血糖なんて関係ないのでは?」
と思われる人もいるかもしれません。
最近は糖尿病患者の高齢化もあり、
薬や食事のタイミングをうっかり間違えてしまったなどによる低血糖で
救急搬送となるケースは増えています。
しかしそのような「うっかり」をなくしても、
糖尿病と診断されて期間が長い人は、低血糖のリスクがあるのです。
その理由について解説します。
糖尿病として診断されて長い人は、血糖を上げるホルモンの作用も弱くなっている
正常では、血糖値が70mg/dlを下回ると、
血糖を上げるホルモン(インスリン拮抗ホルモン:アドレナリンやノルアドレナリン、グルカゴンなど)
の分泌が高まり始めます。
糖尿病と診断されて5年以上経った人は低血糖になった時、
これらインスリン拮抗ホルモンの分泌反応も弱くなっていることが知られています。
このため、薬の量や食事のタイミングが間違っていなくても、
活動量の変化などで血糖値が低下してしまうこともあるのです。
血糖を下げるインスリンの分泌タイミングが遅れて起こる「反応性低血糖」
また、糖尿病やその予備群の人は血糖を下げるインスリンが分泌される量が少なくなる、
作用が弱くなるだけでなく、分泌するタイミングにずれが生じて遅くなります。
そのために食後数時間で低血糖症状が出ることがあります。
これを「反応性低血糖」と言います。
軽い場合はあまり症状がなく、低血糖症状としての空腹感が認められるのみで、
間食してしまうこともあるようです。
ついつい間食してしまっている人は、もしかしたら低血糖症状があるのかもしれません。
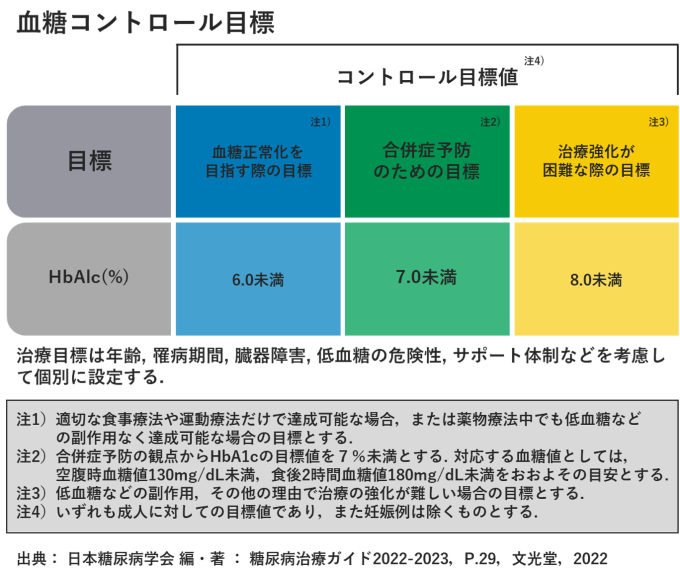
血糖コントロールの目標値は 「HbA1c7.0%未満」低すぎも危険!
糖尿病の方のコントロールは、
病院で過去1~2ヶ月間の血糖値を反映する「HbA1c」で評価することが多いです。
糖尿病患者のHbA1cはどれくらいが適切なのでしょうか。
日本糖尿病学会は、2013年6月1日より血糖コントロールの目標値を
「HbA1c7.0%未満」とすると発表しました。
これは「糖尿病合併症予防のための目標値」です。
これを軸に、6.0%未満を「低血糖などの副作用がなく達成可能な場合の治療目標」としています。
6.0%未満はあくまで厳密にコントロールができる人に限られています。
低血糖を起こしていたら下げ過ぎであり注意が必要です。
ただし、低血糖を恐れるあまり自分の判断で薬の量を調整する、勝手に中断などは禁物です。
低血糖が起こったら、必ず主治医に報告するようにしましょう。
低血糖が何回も出るならこの薬の量に気をつけよう
インスリン注射(種類、量に関わらず)や飲み薬では膵臓からのインスリン分泌を
増やす作用のSU薬(スルホニル尿素剤(ダオニール、オイグルコン、グリミクロン、アマリールなど)を使っている場合、低血糖を起こす可能性があります。
主治医の先生は、糖尿病患者の血糖を下げる能力にあわせて薬剤を選んでいますが、
もし何回も低血糖症状が出ているなどがあれば、
自己中断をせずに必ず主治医に報告するようにしましょう。
低血糖症状が出た場合の対処法
それでは、実際低血糖症状が出た場合の対処法について解説します。
ブドウ糖を補給しよう
低血糖症状を感じたら、すぐにブドウ糖(10g)、ブドウ糖を含む清涼飲料水(150〜200mL)、
砂糖(20g)などのいずれかをとり、安静にしましょう。
普通であれば速やかに短時間で症状が治まります。
15分以上たっても低血糖症状が治まらない場合は、再度同じものを摂取しましょう。
市販のものですと以下のものがオススメです。
<ブドウ糖を含む飲食物>
- コーラ
- ファンタ
- カルピス
- ラムネ
- ブドウ糖飴
※カロリーオフやカロリーゼロなど人工甘味料を多く含むものでは低血糖は改善されませんのでご注意ください
糖尿病の人がコーラを持ち歩くのは、
ブドウ糖がたくさん入り過ぎているためラムネやブドウ糖飴を持ち歩くのが良いでしょう。
またメーカーによっては薬局にブドウ糖を無償で提供してくれているところがありす。
主治医に処方してもらった薬を受け取る際に相談してください。
車を運転していたら、すぐ車を停めて対処しましょう
2014年6月から改正道路交通法が施行されました。
自動車免許を取得または更新する際に、
後述する無自覚性低血糖の有無が問題となり、
自動車の運転時間帯の血糖コントロールがきちんと行われているかが重要になっています。
血糖値が低い場合には糖分の多い食品をとるようにして、
きちんと血糖の自己管理ができるなら、免許の取得や更新は可能です。
もし低血糖症状が出てしまった場合には、ハザードランプを点滅させ、
速やかに車を路肩によせて停め、ブドウ糖を補給しましょう。
低血糖の予防方法
低血糖を起こさないように気をつけるべきことはなんでしょうか。
主治医の指示を守り、良好な血糖コントロールを維持しましょう
とにかく、良好な血糖コントロールを維持することが必要です。
糖尿病と一括りにしても、患者ごとに血糖値の上り方、下り方は千差万別です。
過去に低血糖の経験がある人は、
低血糖になりやすい状況を知り、低血糖にならないよう工夫をしましょう。
繰り返しますが、自己判断で薬の調節をするのは血糖値が不安定になりやすくなるため禁物です。
主治医の指示に従って治療を進めていきましょう。
ご家族や周囲の方と低血糖について話をしましょう
家族、友人、同僚、教師など身近な人に低血糖について話題にすることは、
病気のことを知られたくないなどの気持ちから気が乗らないかもしれません。
しかし、自分では対処できなくなるほどの低血糖症状が起こると、
身近の人の助けが必要となります。
いざとなった時、あらかじめ対処法について情報を共有しておくことが重要です。
日本糖尿病協会では、財布に入るサイズの緊急連絡用カードや、
スマートフォン用アプリで緊急連絡用カードを表示することができます。
低血糖などで意識がもうろうとして、自分の状態が説明できない時に、
緊急連絡先などを表示することができるため、携帯することをお勧めします。
・糖尿病患者用IDカード(緊急連絡用カード)

・緊急連絡 糖尿病


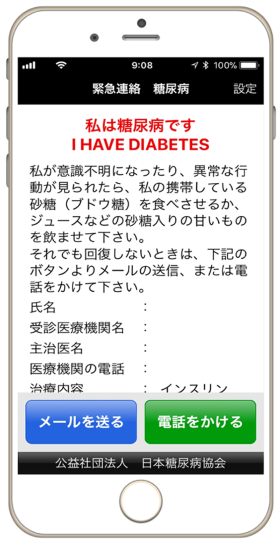
iPhone版・Android版 共通
スマートフォンでQRコードを読み込んでダウンロードすることもできます。
運動をするときは食後に行いましょう
食前は血糖値が低いため、運動をするときは食後1時間程度経過し、
血糖値が高い時間帯に行うのがよいでしょう。
食事の直後の運動は消化活動を妨げるので、最低30分ぐらいはあけましょう。
無自覚性低血糖にも気を付けましょう。
低血糖になると、空腹感や冷や汗、ふるえ、動悸などの症状があらわれますが、
低血糖をくりかえすと、「低血糖に気づく力」が鈍くなり、
症状そのものを感じることができなくなります。
これを「無自覚性低血糖」と言います。
低血糖が無自覚化した患者さんでは、
重症低血糖が発症する頻度が17倍高まったという報告があります。
まとめ
今回は糖尿病と低血糖の関係について解説をしました。
糖尿病は血糖値が高すぎても低すぎても危険な病気です。
低血糖時に起こりうる症状を理解し、適切に予防し、
低血糖が起きたとしても上手に対処できるようにしましょう。
【参考文献】
- 日本糖尿病学会 編・著 「改訂第8版 糖尿病専門医研修ガイドブック」
- 糖尿病治療ガイドライン2019
- 日本糖尿病学会「糖尿病治療に関連した重症低血糖の調査委員会報告」, 糖尿病. 2017;60(12):826-842
- 日本糖尿病学会編・著「糖尿病治療ガイド2022-2023」



