この時期のママ
妊娠週数の数え方
この時期のママは、自分の妊娠に気付いていないことがほとんどです。
妊娠週数の数え方は、WHO(世界保健機構)の定義に依拠しています。
妊娠週数の始まりは「妊娠が分かった日」や「性行為をした日」ではなく「妊娠が分かる前の最後に生理が来た日=最終月経開始日」です。
つまり妊娠0週0日は、実際には妊娠が成立していません。
しかし、妊娠が成立したと考える着床日を明らかにすることは難しいため、
お腹に赤ちゃんがいない期間ではありますが、「最終月経開始日=妊娠0週0日」として起算します。
また、妊娠週数は7日を1週間、28日を1ヶ月として計算します。これは出産予定日を妊娠40週0日と定めているためです。
標準的な妊娠期間は280日間だと言われているため、
最終月経開始日(妊娠0週0日)から満280日が経過した妊娠40週0日が出産予定日として計算されます。
体の変化(基礎体温や子宮の大きさ)
基礎体温は高温相を持続します。子宮の大きさは鶏の卵ほどです。子宮底の高さは今までと変わりません。
また、妊娠検査薬での反応も妊娠4週目までは正確な結果とならないため、この時期での妊娠判定は困難とされています。

日常生活
妊娠0週目は生理期間中です。したがって普段どおりに生活を送りましょう。
妊娠1週目は生理が終わる頃です。排卵に向けて卵巣内の卵子を育てる時期になります。
そして妊娠1週目の終わりになると排卵準備が始まり、排卵が起こります。
一般的に最終月経開始日から14日目、
つまり妊娠2週目にあたる時期がもっとも妊娠しやすいとされるのは、この排卵の時期と重なるためです。
心と体を健やかに保ち、妊娠に向けた準備をしましょう。
妊娠3週目には生理が終わって2週間ほど経過した頃です。
排卵日に受精が成立していれば、受精卵はこの時期に子宮内膜に到達し着床します。
「着床=妊娠成立」と考えるため、この時期は妊娠が決定する大切な時期です。
この時期の赤ちゃん
お母さんの妊娠週数が妊娠0週0日のとき、赤ちゃんはまだお母さんのお腹にはいません。
お母さんが妊娠3週目の頃、赤ちゃんは受精卵として、お母さんのお腹の中に着床します。
この時期の赤ちゃんは小さすぎるため、超音波検査では確認できません。またお母さん自身も妊娠には気付きません。
それでも受精卵として命をスタートさせた赤ちゃんは、確実に成長を始めています。
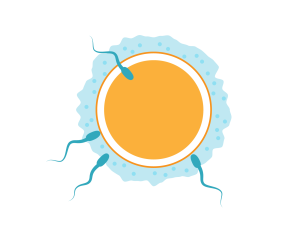
最初は1つの卵子ですが、約1億個の精子のうち1つの精子と受精することで、赤ちゃんの命はスタートします。
受精して出来た受精卵は細胞分裂を繰り返しながら、子宮に到達・着床することで、
妊娠40週が成立する頃には、約60兆個の細胞をもつ人間としてこの世に誕生します。
この時期のママ
妊娠4~7週目になると、月経が来ないことで、妊娠に気付く人が出始めます。
妊娠検査薬の反応が正確に現れる時期なので、
もしも陽性反応が出たら、産婦人科を受診しましょう。
妊娠することで体内のホルモンバランスが変化するため、
妊娠前に比べて少し神経質になるママもいます。

子宮の大きさや検査
子宮の大きさは、ガチョウの卵ほどの大きさ(鵞卵大 がらんだい)です。
子宮底はまだ変化がありません。
産婦人科の検査では、
妊娠4~5週目にかけて赤ちゃんが入った袋(胎嚢:たいのう)を
超音波検査で確認できるようになります。
妊娠6週目を過ぎると、胎児の心拍動が確認できるようになります。
日常生活
日常生活では、つわりが始まるママがいます。
他にも
・食欲不振
・気分不快(悪心)
・便秘
・頻尿
といった、妊娠前の体とは異なる症状が現れます。
特につわりは無理せず、主治医の先生と相談しながら乗り切りましょう。
つわりが酷い状態を妊娠悪阻(おそ)と呼び、
重症と判断された場合には、入院管理をすることもあります。
注意すること
赤ちゃんの体の中では、内臓などの器官が形成されはじめます。
奇形のリスクは、
・薬剤投与
・放射線被爆
・高血糖
・感染症
などが原因で高まるとされているため、
心配な事柄があれば、主治医に相談しましょう。
他にも、妊婦の葉酸不足が一因となり、
胎児が「二分脊椎」という先天性奇形を引き起こすことも報告されています。
実は葉酸の摂取は、妊娠判明後に積極的に摂取しても遅いとされ、
厚労省などでは、妊娠前からの積極的な摂取を喚起しています。
しかし、妊娠が判明する前から葉酸を積極的に摂取することは
常にバランスの良い食生活を意識していなければと難しいものです。
「もしかして葉酸不足かも…?」と思った時には、妊娠判明後からでも摂取していきましょう。
たとえば、
・ほうれん草
・ブロッコリー
・いちご
・納豆
などの食品には葉酸が多く含まれています。
日ごろからこうした食品を摂取するように心がけましょう。
この時期の赤ちゃん
妊娠4週以降で妊娠反応が陽性になると、
「赤ちゃんがいる!」「ママになるんだ!」という実感が湧くことと思います。
この時期の超音波検査では、
・胎嚢を見る
・心臓が動いているのが分かる
といったことしか、確認できません。
超音波検査で子宮を確認したときに
ヒトらしい赤ちゃんを確認出来るようになるのは、もう少し先になります。
このようにヒトらしい赤ちゃんを確認することは難しいのですが、
妊娠5~妊娠11週頃は、急速に
・神経系
・呼吸器系
・循環器系
・消化器系
などの主要な臓器が発達する時期です。
細胞増殖が盛んな時期ゆえに、様々な先天異常が起こりやすい時期でもあります。
また、妊娠7週目までに心拍が確認されない場合は、流産と診断されることもあります。
この時期のママ
この時期のママは、つわりが本格的となりつらい時期です。
他には、
・便秘がちになる
・トイレが近くなる
といった、変化が現れる方もいます。
子宮の大きさや検査
子宮の大きさは、大人のにぎり拳ほどの大きさ(手拳大 しゅけんだい)になります。
トイレが近くなるのは、子宮が少しずつ大きくなり始めて膀胱を圧迫するためです。
このころに行う検査としては、希望者に対する出生前診断があります。
出生前診断には倫理的・社会的問題を含みます。
産婦人科での十分なカウンセリングを受けながら行うことが大切です。

日常生活
つわりがひどい時には、「できることをできる時に行う」が基本になります。
症状を軽減するために、まず日常生活や食事で工夫をしましょう。
また、食事ができないと、「赤ちゃんに影響するのでは?」と心配になりますが、
この時期の赤ちゃんは、まだたくさんの栄養が必要な時期ではなく、ママが備えている栄養で十分補えます。
したがって、まずは無理のない範囲で生活しましょう。
工夫できることとしては、つわりは空腹感を感じると気分が悪くなることが多いとされるため
・起床時には、ベッドから体を起こす前に何か食べられるように用意する
・外出時は、空腹を避け、糖質補給を心がける
・家事や仕事で無理をしない
などが出来そうです。
注意すること
感染症などのスクリーニング検査を受けましょう。
注意したい感染症は、風疹、肝炎、性感染症などです。
妊婦健診の採血項目に含まれているものもあるので、妊婦健診は必ず受診するようにしてください。
また、家族が風疹、麻しん(はしか)などにかかることがあります。
妊婦にうつるとママにも赤ちゃんにも危険です。
家族にも風疹や麻しん(はしか)、おたふくかぜにかからないようにワクチン接種をしてもらうとよいでしょう。
この時期の赤ちゃん
妊娠8週目も赤ちゃんの内臓や体の形成は続いています。
皮膚は、まだガラスのように透明な皮膚です。外陰部が形成されますが、おなかの外から確認できるのはまだまだ先のことです。
この頃には、ほぼ二頭身が完成され、頭の上部が長く特徴のある胎児の外見が出来上がります。
器官形成期であるこの時期には、放射線や薬剤、感染症に注意が必要ですが、
日常生活でもアルコールや喫煙などは先天性異常の原因となるため、妊婦には禁止です。
超音波検査で胎児の大きさを計測するようになります。
この時期から計測するのは、頭殿長(CRL)といって胎児の頭からお尻までの部分です。
9週で約2cm、11週で4cmほど。体重は11週末で約20gになります。
まだまだ小さいのですが、体の動きや手足の動きを超音波検査で確認することができるようになります。

この時期のママ
この時期のママは、つわりが軽減し、下腹部が丸みをおびて妊婦らしくなってきます。
基礎体温は低温相になります。
ホルモンの影響で便秘がちになることが多く、子宮の大きさが増すため、頻尿になる人もいます。
子宮の大きさや検査
子宮の大きさは、小児頭大といって幼児の頭の大きさくらいになります。子宮底は恥骨結合から指幅2,3本上の辺りになります。
この頃の検査としては、妊婦健診を受診します。
妊娠12週からは、4週間に一度の妊婦健診になります。
妊婦健診では、赤ちゃんの健康とママの健康を管理するので赤ちゃんのためにも、きちんと受診をしましょう。
健診内容としては、尿検査、血圧検査、体重などがあります。
健診内容については、施設によってスケジュールが異なります。不安な点は医師や助産師に確認しましょう。
日常生活
母子手帳の記入をしましょう。母子手帳は、自治体によってデザインや内容が様々ですが、
妊娠中に記入しなければならない部分は全国共通です。
妊婦自身の記録などは、里帰り出産をする方にはとても重要です。
出産先の医療機関などでも参考にされるからです。緊急連絡先なども家族と相談してあらかじめ記入をしておきましょう。
働くママは、妊娠がわかったら早めに出産予定日や休業の予定を勤務先に申し出ましょう。
また、妊婦健診を受ける時間が必要な場合には会社に申請ができます。
有給、無給は勤務先の規定によりますが、申請があった場合には、会社は健診の時間を確保しなければなりません。
妊婦健診で医師から「通勤緩和」「休憩時間の延長」「体調不良による勤務時間の短縮」などの指導を受けた場合には、
勤務先に申し出て必要な措置を講じてもらいましょう。
医師などからの指導事項をきちんと勤務先に伝えることができるよう
「母性管理指導事項連絡カード」というものが母子手帳についています。
こちらを医師などに記入してもらい、勤務先に正しく指導内容を伝えることができるので活用しましょう。

注意すること
妊娠の特に初期には、ビタミンAを摂りすぎないように注意します。
ビタミンAは過剰摂取で催奇形性があるとされています。
ビタミンAを多く含む食品には、レバー、うなぎがあり、ほかにもマルチビタミンなどのサプリメントにも含まれるため注意が必要です。
この時期になってつわりが治まる方もいらっしゃいます。
つわりで食べられなかった分を一気に取り戻そうとするあまり、食べすぎによる体重増加が心配です。
妊婦の体重増加については、もともと、BMIが18.5未満の方は9~12kgまで、
BMIが18.5以上~25未満だった方は7~12kgまで、BMIが25以上だった方は個別相談となります。
妊娠初期からの激しい体重増加には注意が必要です。
この時期の赤ちゃん
12週以降になると、赤ちゃんがおしっこをしているところを超音波検査で観察することが可能になります。
皮膚にはうぶ毛が生え始めます。
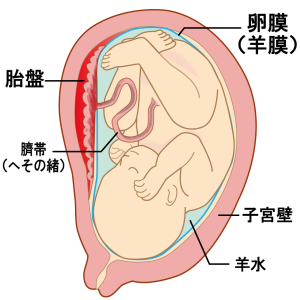
15週になると胎盤が形態的、機能的にも完成します。
その後、妊娠10ヶ月まで、胎盤は成長を続けます。
妊娠末期には重さ約500gのほぼ円形になります。
胎盤は、胎児の生命維持の役割をするとても重要な臓器です。
胎盤では、胎児-母体間の栄養や代謝物を輸送したり、ガス交換も行っています。
胎児とはへその緒(臍帯)でつながっています。へその緒が赤ちゃんに栄養やガスを運ぶ輸送管の役割をします。
また、胎盤では、ママが妊娠を維持していくためのホルモンも作ります。
胎児の大きさは、身長約16cm、体重約100gとなっています。
まだ、頭部がかなり大きいものの、三頭身になり、手足が長くなります。
12週を過ぎると超音波検査で胎児の児頭大横径(BPD)や大腿骨長(FL)を計測し、胎児の発育評価をするようになります。
児頭大横径(BPD)は15週で3.0cmほどです。
4ヶ月になると、頭殿長の計測値に誤差が生じるようになり、計測をすることが少なくなります。
この時期のママ
この時期のママは、安定期に入ります。初産の方は18週ごろから、経産婦の方は16週ごろから胎動を感じることができるようになります。また、おっぱいも大きくなってきますし、おなかも少し目立つようになってきます。
子宮の大きさや検査
子宮の大きさがおへそから指2,3本下の辺りになり、ぐんとおなかが大きくなったことを体感する方もいます。妊婦健診は4週間に一度受診をします。妊娠16週からは、むくみと子宮底長を計測します。
超音波検査では、胎児の頭の大きさを計測し、その長さから妊娠週数を再確認します。また、胎児の頭の長さ(BPD)も計測できるようになり、胎児発育の様子が数字でわかるのもこの頃からの特徴です。施設によっては超音波検査の画像などもいただけるようです。携帯電話のカメラなどで撮影して保存しておきましょう。お子さんが大きくなった時に一緒に見ることができるといいですね。

日常生活
子宮が大きくなってくることで、胃や肺が圧迫されます。そのため、息切れや動悸がおこるようになりますが、病気ではないのでゆっくり動く、深呼吸するなどで対応していきましょう。ただ、貧血がある場合の息切れ、動悸は放っておくと赤ちゃんにも影響するので改善する必要があります。軽症であれば、食事で改善できるので、ほうれん草など鉄分の多い食材を食べるようにします。また、子宮増大により消化管が圧迫され消化が悪くなります。そのため、便秘になったり、胃酸の逆流が起こったりします。食事は、できればゆっくりよく噛んで食べましょう。また、食事をやわらかいものにする、よく煮るなどで胃の負担を減らすことも大切ですね。
・注意すること
子宮が大きくなることで、頻尿になります。また、体内の水分量が多くなるので多尿にもなります。トイレに行く回数が増加するので、つい我慢をしがちですが、膀胱炎などの尿路感染症には注意しましょう。面倒ですが、トイレは我慢せず、できるだけこまめに排尿するようにしてください。
この時期の赤ちゃん
体の様々な動作を外から超音波検査で見ることができるようになります。
体の表面がうぶ毛で覆われて皮膚が不透明になってきます。皮下脂肪の沈着がみられるようになります。早い胎児は、頭髪が生え始め、つめを確認できる胎児もいます。胎動を感じられるようになるのもこの頃です。
胎児の大きさは19週末の時点で、身長約25cm、体重約250gとなります。児頭大横径(BPD)は18週で4.0cmになります。

この時期のママ
この頃のママは、安定期に入り、胎動の自覚も強くなります。
腹部もより大きくなっておっぱいが張った感じを覚える方もいます。
子宮の大きさや検査
子宮はますます大きくなっておへそのあたりになります。子宮底長を計測するようになります。
妊娠中期以降では、胎児の発育に個人差が出てきます。そのため、よく用いられるのが超音波検査です。
超音波検査は、胎児に影響がなく頭の大きさや大腿骨の長さを計測できます。
この数値で正常に発育しているかどうかを見極めます。
この頃になると早い人では、胎児の顔立ちなどがわかる場合もあり、初めて胎児とのご対面を経験する方もいます。
三次元超音波では、胎児の立体的な像を表示することができるため、人気の検査になっています。
日常生活
しみが濃くなったと感じる人が多くなります(妊娠性肝斑)。
妊娠性肝斑とは、妊娠中における色素沈着で、多くは左右対称に額、頬、鼻柱、上口唇に小さなそばかすが現れます。
長時間立っているとおなかが張ったり、腰が痛くなったりするので、
座ったり、少し歩いたりして腰痛緩和をしていきましょう。
腰痛のために運動不足になってしまう人がいるので注意しましょう。
注意すること
この時期の注意は体重増加と高血圧です。
食欲が増し、体重が増加してインスリン抵抗性が高くなり妊娠糖尿病になりやすくなります。
(インスリン抵抗性が高くなるため体重が増加しやすくなることから妊娠糖尿病になりやすい状態です。)
体重増加には十分注意をしましょう。
妊娠20週以降で一番注意が必要なのは、妊娠高血圧症候群です。
血圧が140/90mmHgを超えると軽症妊娠高血圧症となります。
さらに、蛋白尿が加わった状態が、妊娠高血圧症候群です。
放置すると重篤な合併症を引き起こし、母児に影響を与えるため医療管理が必要になります。
急激な体重の増加や足のむくみなどから気がつくことがありますが、普段から血圧が高めの方は、家庭血圧を計測しましょう。

この時期の赤ちゃん
この時期から赤ちゃんは外界の音に反応するようになります。聴覚機能がほぼ完成しています。
胎教をこの時期からオススメするのは、そういった理由があるからです。
22週未満の胎児は、胎外生活が不可能といわれています。
22週を超えて出産された胎児はNICU管理下であれば、生存できることがあり、
その可能性は、妊娠週数が長くなるごとにあがってきます。
22週から37週までの出産を早産といい、出生児を早産児といいます。
早産児は未熟な体のまま胎外に娩出されるので、十分な適応力がなく合併症などが出現します。
早産の環境要因といわれるものは①ストレス ②喫煙 ③やせとなっています。
これらは、生活習慣を整えることなどで改善することができます。
早産予防のために、心あたりのある方は生活習慣を見直しましょう。
23週末の時点での赤ちゃんの大きさは、身長約30cm、体重約650gとなっています。
肺の構造がほぼ完成します。また、肺20週頃から肺サーファクタントの産生が始まります。
肺サーファクタントとは、肺胞を伸ばしたり、縮めたりする物質で、
これがないと自力で肺呼吸ができないため、十分な肺サーファンクタントが胎児の中に産生されるまでは、妊娠継続が望ましいです。

この時期のママ
この頃のママは、体調や気分が安定してくる時期です。
羊水が増加し、おなかがますます大きくなってきます。
急激な皮膚の伸展で妊娠線が出ることがあります。
さらに、便秘による痔核などもみられ個人差はありますが、外見が妊婦らしくなってきます。
子宮の大きさや検査
外から触れる子宮の大きさがわかりやすくなります。
外から触れる子宮の大きさは、おへその上、指2,3本の辺りになります。
超音波検査で、胎児の大腿骨の長さなどを計測し、発育評価をします。
この週から妊婦健診が二週間に一度のペースになります。
日常生活
急に足がつることがあります。落ち着いて、楽な姿勢をとり、力を抜いて、筋肉を少しずつ伸ばしましょう。
そして、再び足がつらないように少しストレッチをするか足首を回してみましょう。
足がつる原因は、様々ですが、筋肉疲労のほか、カルシウム不足、水分不足なども原因となります。
足がつる症状に冷シップはあまり効果がありません。どちらかというと筋肉を緩めるために暖めるほうがよいでしょう。
注意すること
貧血になりやすくなります。貧血になると疲れやすくなったり、めまい、息切れ、動悸などが起こったりします。
貧血は、胎児の発育のために母体の鉄分が利用されるから起こるものなので、病気ではありません。
ただ、重篤な貧血になると胎児への影響が考えられますので食事療法、鉄剤内服などの治療をします。

この時期の赤ちゃん
この頃の赤ちゃんは、皮膚が紅色になってきます。また、シワもあるので「老人」のような顔になります。
毛髪も確認できるようになり、超音波検査では、手足の動きがわかりやすくなります。
身長は約35cm、体重は約1,000gとなります。

この時期のママ
この時期のママは、ますます大きくなるおなかのために胃や肺が圧迫され、
食欲不振、動悸、息切れが起こるようになります。
また、心拍数も増加します。動悸を感じたり、息が切れたりします。
子宮の大きさや検査
子宮は剣状突起(乳間の骨の部分)とおへそのちょうど真ん中辺りになります。かなり上部まで子宮が増大しています。
施設にもよりますが、30週ごろに血液検査をして貧血かどうかを確認します。
貧血を認めた方は、食事療法、鉄剤内服などで改善します。
また、分娩に備え、貧血の有無、血小板数などに異常がないかも確認します。
日常生活
おなかが大きくなって動きづらくなります。胎児も1,500gと大きくなり、
羊水量も約800mlと最大量になり重みを感じるようになります。
そのため、腰痛を訴える人が多くなります。
睡眠中も、おなかが大きくなっているのでどちらを向いても寝づらく睡眠障害も出てきます。
お昼寝などで睡眠不足を補っていきましょう。
注意すること
むくみや立ちくらみが増える人がいます。長時間立ちっぱなしや歩き続けるなどは控えましょう。
破水やいつもと違うおなかのはりを感じたら、受診をする、医療機関に相談するなどしましょう。

この時期の赤ちゃん
この頃の赤ちゃんは、筋肉が発達し、運動が活発になります。
聴覚が完成します。そのため、外界からの音刺激に対しての心拍数増加が観察されます。
赤ちゃんの大きさは、身長約40cm、体重約1,500gとなります。
30週頃、羊水量が800mlと最大になり、その後は、徐々に減少し、妊娠末期には500mlになります。
施設によりますが、早いところでは、NST(ノンストレステスト)検査を始めます。
これは、ママのおなかに陣痛計を装着させ、胎児心音を外側から計測するものです。
赤ちゃんの実際の心音が聞こえます。心音は正常な場合には、1分間に110回から160回拍動します。
約20~40分間計測し、胎児心拍が少なすぎないか、多すぎないか、胎動などがあるかを観察します。

この時期のママ
おなかが一番大きくなる頃です。お乳のすぐ下まで子宮がきているので、息苦しさを感じることもあります。
おなかは重いし、呼吸がしにくくなります。働くママにとっては、大変な月です。
産前休暇は目前です。もう少しがんばりましょう。
子宮の大きさや検査
子宮底は剣状突起から指2,3本下あたりになります。胎児の大きさは約2,000gなります。
早い施設ではNST(ノンストレステスト)といって胎児心音とおなかのはりを皮膚の上から確認する検査を行うようになります。
赤ちゃんの心臓の音を直接聞くことができるので、最初はとても感動しますよ。
妊婦健診の際に、膣分泌物細菌検査(B群溶血性レンサ球菌(GBS))の検査をします。
この菌は、膣の常在菌で全妊婦の10~30%に検出されます。
胎児に感染しても発症するのは1%と非常に低い割合ですが、発症すると症状が重篤になるために注意が必要です。
そのため、母親にGBS保菌が認められると分娩時にペニシリン点滴をして治療をします。

日常生活
おりものが増えることがありますのでその場合は主治医に相談しましょう。
出産に備えて緊急連絡先や病院に持参するものを確認して用意をしましょう。
また、病院への移動手段も確認しておく必要があります。
出産や出産後の生活について、不安な点や不明な点などがあれば、かかりつけの病院や自治体で確認をしましょう。
注意すること
里帰り出産をする場合で、飛行機を利用する場合には、妊娠36週以降の搭乗で医師の診断書や同意書を求められる場合があります。
飛行機利用をする場合には、書類などの準備や何週まで搭乗できるのかを各航空会社にたずねておきましょう。
また、旅行の際には、必ず母子手帳を持参しましょう。
この時期の赤ちゃん
皮下脂肪が増加し、外観が丸みをおびた赤ちゃんらしい体つきになります。
顔面のシワがとれて老人のような顔つきから変化します。顔面・腹部のうぶ毛がなくなり、皮膚の紅色も消えます。
34週を超えると、肺サーファクタントが十分な量になり、肺機能が完成します。
そのため、胎外生活に十分適応できる成熟児となります。
睡眠と覚醒を20分おきに繰り返すようになり、胎児心拍数が寝ている時と起きている時の二相性になります。
胎動により一過性頻脈になることがあります。
35週末の時点での赤ちゃんの身長は約45cm、体重は約2,500gとなります。
この時期のママ
いよいよ出産が間近になってきました。妊娠37週以降を「正産期」といいます。
赤ちゃんが生まれてきて、良好に育っていける時期のことです。
子宮の大きさや検査
子宮底の高さは剣状突起の下3~4横指下あたりになります。胎児は約3,000g、羊水量は500mlです。
この時期の検査は、胎児心音を確認するためにNST検査(ノンストレステスト)を行います。
分娩日が近くなると子宮口を診察するために内診が行われます。
日常生活
37週をこえて、出産が近づくと、胃や肺の圧迫がなくなり、スッキリした気分を味わう人が多くなります。
子宮が骨盤に収まると胎動も少なくなり、胎児も出産準備に入ります。
まず、子宮の下降に伴い膀胱が圧迫され、より頻尿になります。
次に、不規則な陣痛が起こるようになり、おなかの張りも強くなります。
さらに、児頭が下降するにつれ、恥骨の痛みが始まります。
注意すること
おりものとは明らかに違う出血を認めた場合には、すぐに医療機関を受診しましょう。
また、この頃、消化管がすっきりするため遠出をする方がたまにいらっしゃいますが、
かかりつけ医をすぐ受診できないような旅行などはできるだけ控えましょう。
破水した場合には、浴槽での入浴は避けましょう。
わずかながら、胎児感染のリスクがあります。シャワーなどで代用しましょう。

この時期の赤ちゃん
すべての器官が完成し、出産準備が完了します。
徐々に羊水が減少し、500 mlほどになります。
成熟児となり、外観が四頭身になります。