妊娠について考えている方。
「あれ?」と疑問を抱き始めた方。
どんな方でも「妊活」を考えると、
もしも赤ちゃんを授からなかったら…?と考えるのは
不思議なことではないように思います。
ママケリーでは、“不妊当事者の団体”として
様々な活動をされているNPO法人Fine様と業務連携をし、
今後「不妊の基礎知識」に関する記事を提供していきます。
不妊・不妊治療の現状
不妊という言葉は、昨今メディアなどでも
よく取り上げられるようになりました。
でも、不妊とはどういうことなのか?
いつから不妊なのか?
不妊かなと思ったらどうしたらいいのか?・・・など、
実際にはよくわからないことも多いと思います。
- 不妊に関わる現状
- 不妊の検査
- 不妊治療
- 不妊治療にかかる費用
についてみていきましょう。
不妊の検査や不妊治療を受けているカップルの割合
「不妊」とは、健康なカップルが避妊せず
定期的に性交渉を持っているにもかかわらず、
1年間妊娠しない状態をいいます。
国立社会保障・人口問題研究所の調査によると、
日本では、もしかして不妊かも?と
心配したことがあるカップルは3組に1組でした。
また不妊の検査や不妊治療を受けたことがあるカップルは、
5.5組に1組でした※1。
カップルの中には、
「1人目の子どもは自然に授かったけれど
2人目がなかなかできなくて心配している」
といったケースもあり、
既に子どもがいても「もしかして不妊かも?」と
心配した経験のある人も多い、というのが現状です。
不妊は限られた人の特別な状況ではなく、
身近にある問題といえます。
※1 国立社会保障・人口問題研究所「第15回出生動向基本調査」(2015年6月)より
体外受精で生まれている子どもの年間総人数は?
実際に不妊治療を行っているカップルが意外と多いことは
ご理解いただいたかと思いますが、
では不妊治療で生まれた子どもの数は
どのくらいでしょうか?
日本産科婦人科学会のデータでは、
2019年度に日本で体外受精や顕微授精などの
高度生殖補助医療によって生まれた子どもの数は、
年間60,598人で、
その年に生まれた子ども全体の約14人に1人にあたります。
高度生殖補助医療で生まれる子どもの数は、
年々増えています(グラフ1)。
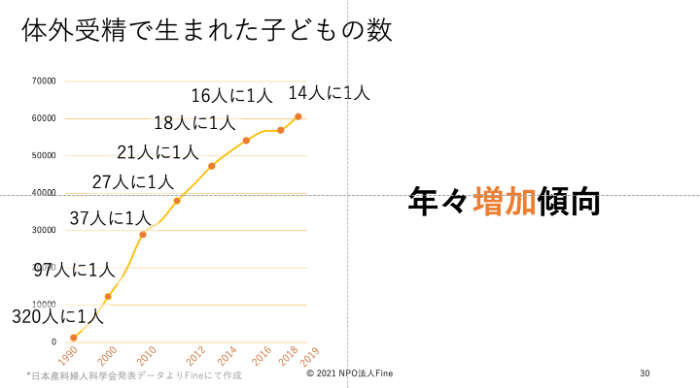
グラフ1:高度生殖補助医療による出生児数の割合
不妊の原因は男性にも女性にもある
不妊の原因は、男性・女性のどちらにあるのでしょうか?
WHO(世界保健機関)の調査によると、不妊の原因が
- 男性のみにある場合:24%
- 女性のみにある場合:41%
- 男性女性ともに原因がある場合:24%
- 原因不明・11%
と報告されています(グラフ2)。
またどちらにも明らかな問題が
見つからない場合もあります。
不妊は女性だけの問題ではなく、
カップルが共に検査や治療を受けることが重要です。
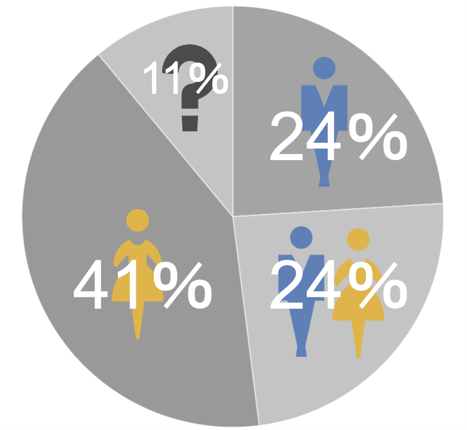
グラフ2:不妊の原因
不妊の検査
妊娠のメカニズムはとても複雑です。
不妊の検査は、妊娠しづらい原因が
どこにあるのかを調べるもので、
男性、女性の両方を対象にしています。
「不妊かな?」と思ったら、男性も女性も
早めに検査を受けることが大切です。
もし、検査で妊娠しにくい原因が見つかれば、
早期に適切な治療をすることができ、
無駄な治療をせずにすむからです。
男性の検査
男性の検査は主に精液の検査です。
- 精液の量
- 精子の数
- 運動率
- 精子の濃度
- 正常な精子の割合
などを調べます。
もしも検査結果が良くないと言われたとしても、
精子の状態はその時々で異なります。
現在、精子の数や運動率を良くする確立された治療法は
医学的にはまだありませんが、
食生活や普段の生活習慣の改善によって
精子の状態が良くなる場合もあります。
精液中に精子が確認できない無精子症※2と
診断された場合には、
男性不妊の専門の泌尿器科で詳しく検査を受けることを
おすすめします。
原因によっては薬物や手術などで
治療可能な場合があります。
男性側の精子の問題で、人工授精や体外受精、
顕微授精などが必要となるケースもありますので、
早めの検査をおすすめします。
※ 2無精子症:精液中に精子が全く見られない状態
女性の検査
体の各機能のどこかに妊娠を拒む要因があると
妊娠が成立しませんので、女性の検査では
その機能を検査することが主な内容となります。
- 排卵の有無
- 卵子と精子の通り道である卵管の状態
- 子宮内膜の状態
- 子宮頸管の粘液の状態
- 免疫機能(抗精子抗体)
の検査などです。
検査は産婦人科または不妊専門のクリニックで
受けることができますが、
不妊専門のクリニックの方がより
詳細な検査ができるケースもありますので、
不妊専門のクリニックに受診することも
選択肢に入れておくと良いかもしれません。
(注)検査にかかる費用は、検査の内容や保険適用の有無などにより異なります。
直接医療機関にお問い合わせください。
また自治体によっては検査に助成を設けているところもありますので、お住まいの自治体の情報をご確認ください。
不妊治療とは
不妊の検査で男性、女性の体の状態を調べた後、
状況によっては不妊治療に進みます。
不妊治療は、タイミング療法と
人工授精を「一般不妊治療」といい、
体外受精や顕微授精は「高度生殖補助医療」といいます。
不妊治療の種類
不妊治療には段階(ステップ)があり、
一般的には、
タイミング療法
↓
人工授精
↓
体外受精
↓
顕微授精
と段階を経て妊娠を目指します。
しかし、不妊の原因が明らかになっている場合や
患者の年齢などによっては、
ステップを飛ばして最初から体外受精を始めるなど、
体の状態に合わせて治療を行ないます。
排卵に合わせて性交渉をする方法です。医療機関で、膣エコー(超音波検査)やホルモン検査などを行うことで、より正確に排卵日を予測します。
妊娠しやすい排卵日を予測して、その日に夫婦生活を持ち妊娠の確率を上げます。
男性の精液を採取して医療機関で適切な処理をし、女性の子宮に注入する方法です。人工授精は、精子と卵子の出会いをサポートして妊娠を目指すものです。
男性の精子と女性の卵子を体外に取り出して受精させる方法です。受精し細胞分裂を繰り返して発育した「胚(はい)」を女性の子宮内に戻すことにより、妊娠率を高めるものです。
男性の精子と女性の卵子を体外に取り出すところまでは体外受精と同じですが、
顕微授精は、良好な精子を1つ選別し、直接卵子に注入して受精をサポートする方法です。
不妊治療による治療費額
不妊治療にはどのくらいの費用が必要になるのでしょうか?
(注)2022年4月から不妊治療の多くは保険適用になりますが、2022年1月時点での費用としてご覧ください。
当事者に対するアンケート調査結果※3では、
- 人工授精1回あたり1〜5万円
- 体外受精1回あたり30〜50万円
- 顕微授精1回あたり50万円以上
という結果が出ています。
現時点でこれらの不妊治療は保険適用外で自由診療のため、
医療機関によってその金額は異なります。
また治療のオプションの有無などでも異なりますので、
詳しくは医療機関のウェブサイトや
医療機関で実施している事前説明会に
参加して確認が必要です。
※ 3NPO法人Fine「不妊治療と経済的負担に関するアンケート2018」より
また、通院を始めてからこれまでに支払った治療費の総額は
どのくらいになるのでしょうか?
当事者に対するアンケート調査結果では、
100〜200万円未満が24%と最も多く、
最高額では1,000万円以上と
答えた人もいました(グラフ3)。
いずれにしても体外受精や顕微授精など
高度生殖補助医療は、
当事者の経済的負担がとても大きいのです。
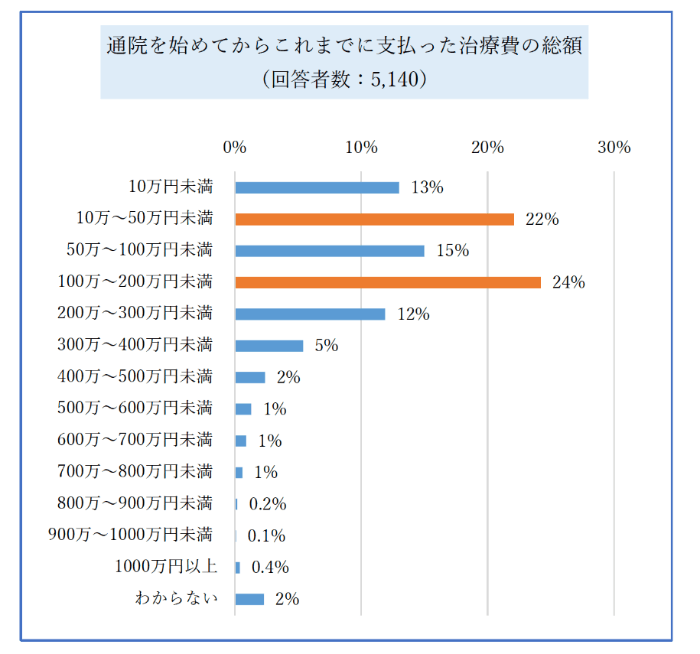
グラフ3:治療費の総額
※NPO法人Fine「どうする?教えて!病院選びのポイントアンケート2020」より
不妊治療を行うと必ず妊娠する?
不妊治療さえ行なえば、必ず妊娠するのでしょうか?
答えはNOです。
体外受精の生産率(出産率)と
流産率のグラフからもわかるとおり、
体外受精など高度生殖補助医療(ART)を行なっても、
35歳以降から生産率は低下し、
流産率が上がっていきます(グラフ4)。
メディアなどで40代の芸能人が不妊治療を経て
妊娠・出産したニュースが取り上げられますが、
体外受精や顕微授精はあくまでも補助的な医療ですので、
必ず妊娠できるということではありません。
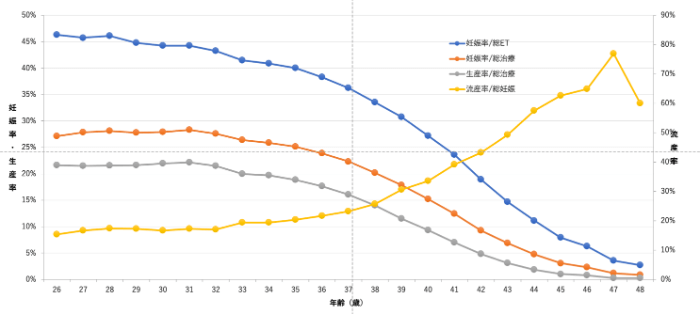
グラフ4:ART妊娠率・生産率・流産率
※日本産科婦人科学会 ARTデータブック2019より
治療期間
体外受精や顕微授精を行なったからといって
必ず妊娠、出産に至るわけではない
というのは前述のとおりですが、
では、妊娠するまでには
どのくらいの期間がかかるのでしょうか。
当事者に対するアンケート調査結果では、
最も多いのが1〜2年未満が28%で、
中には10年以上という答えもありました(グラフ5)。
個々人の年齢や体の状態、疾病の有無によっても
年数は変わりますが、早期に正しい情報を知り、
正しく備え、行動することが大切です。
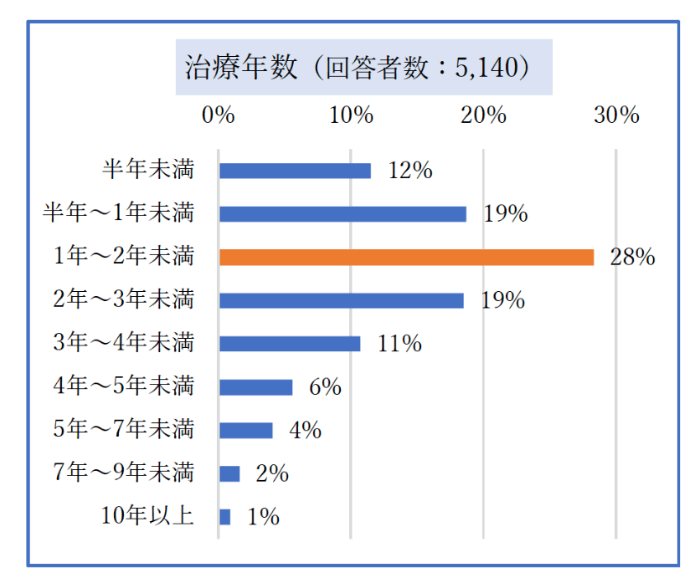
グラフ5:治療年数
※NPO法人Fine「どうする?教えて!病院選びのポイントアンケート2020」より
【この記事を読んだ方におススメ】




