もしも子宮頸がんになってしまった場合には、
どのような治療法が選択されるのか、
妊娠・出産へどういった影響が出るのかは
知っていますか?
子宮を摘出せず、妊娠する力を
残しておく手術法もあります。
子宮頸がんって?
子宮頸がんとは、子宮の入り口である
子宮頸部にできる女性特有のがんです。
HPV(ヒトパピローマウイルス)と呼ばれる
ウイルスが原因であると言われており、
長期にわたって感染することで
がんになると考えられています。
HPVとは皮膚や粘膜に感染するウイルスで、
100以上の種類があります。
粘膜に感染するHPVのうち少なくとも
15種類が子宮頸がんの患者さんから検出され、
「高リスク型HPV」と呼ばれています。
高リスク型HPVは子宮頸がん以外に、
中咽頭がん、肛門がん、腟がん、外陰がん、陰茎がん
などにも関わっていると考えられています。
HPVは一般に性行為を介して感染することが知られており、
性交経験のある女性の過半数は
一生に一度は感染していると考えられています。
90%の女性は免疫によってHPVを自然排除できますが、
10%の方は感染が持続し、
数年をかけて異形成から
がんに進行すると言われています。
どんな症状が出る?
細胞がダメージを受けると、
最初に異形成(前がん病変)という病変になりますが、
初期は全く症状がありません。
異形成の状態になっても、
ほとんどの人が正常細胞に戻ります。
ごく一部の人が上皮内がん(早期がん)へ進み、
わずかな人は進行がんへ進みます。
進行すると、不正出血や月経不順がみられます。
性交時出血もあり、おりものの汚れを感じる人もいます。
さらに進むと、腰痛や血尿が出る人もいます
治療法は?
軽度異形成・中等度異形成の場合は、
定期的な検診を受け、細胞の変化を観察します。
正常に戻る場合も少なくありません。
高度異形成に対しては、病巣を完全に取りきる治療として
子宮頸部の円錐切除術が行われます。
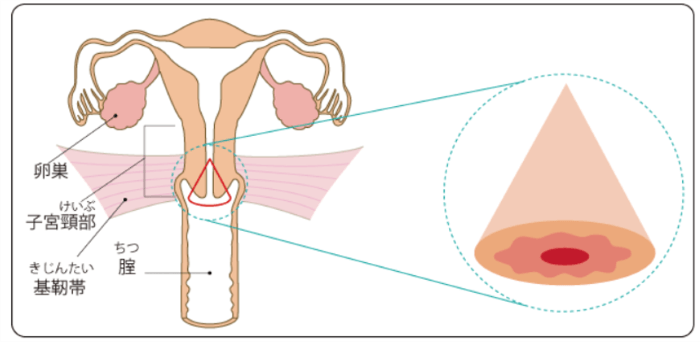
画像の検査でわからないような
早期がんの場合には、
がんの拡がりを確認する検査としても
この手術が行われます。
切除した断片にがんが認められたら、
がんの部分は広いと考えられ、
子宮を摘出する手術をします。
がんの広がりによって、
手術の方法が以下の3つから選択されます。
卵巣と卵管は、年齢・病状に合わせて
切除するかどうかが決まります。
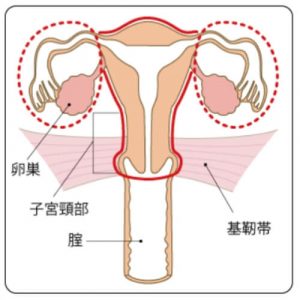
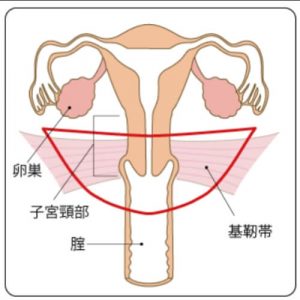
単純子宮全摘術
(子宮のみを切除)
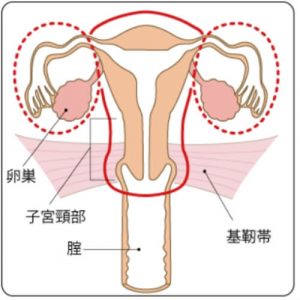
準広汎子宮全摘術
(子宮+子宮を支える基靭帯の一部+膣を2cm程度切除)
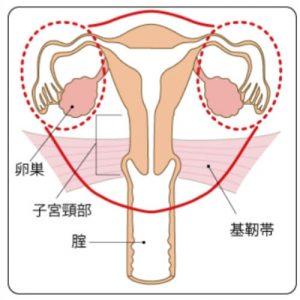
広汎子宮全摘術
(子宮+基靭帯+膣を4cm程度+骨盤内のリンパ節を切除)
広汎性子宮全摘出術では子宮だけでなく、
子宮結合組織(子宮の周りの組織)や
骨盤内のリンパ節を摘出するため、
排尿のトラブルやリンパ浮腫、性生活への影響
などが起こることがあります。
妊娠・出産への影響
子宮を摘出してしまうとその後の妊娠は望めません。
そのため、妊娠するための力は保てるよう
子宮体部と卵巣を残し、
それ以外は広汎子宮全摘出術と同じ範囲を切除する
広汎子宮頸部摘出術(トラケレクトミー)
が選択されることもあります。
この手術は、広汎子宮全摘出術が必要な進行期で、
かつ妊娠可能な年齢で子どもが欲しい場合に行います。
しかし、本来取るべき子宮体部と卵巣を残すため、
がんの大きさが小さいなど
一定の基準を満たしている必要があります。
術後には不妊治療を必要とする場合も多く、
妊娠の成功率は30~50%と言われています。
また、妊娠しても流産や早産になる危険性が非常に高く、
高度な新生児医療を受けられる病院での
出産となることがほとんどです。
出産方法は帝王切開となります。
円錐切除術を受けた場合も子宮の入り口が切除されるので、
妊娠中に子宮口が広がりやすくなり、
早産の危険性が高まります。
このように、術式によっては
妊娠・出産を望めるものもありますが、
流産や早産の危険性が高くなります。
もちろん、何事もなく
元気な赤ちゃんを出産されている方も数多くいます!
子宮頸がんは早期発見できれば、
比較的治癒しやすいがんとされています。
しかし、他のがんと同様に、
発見される時期が遅くなると治療が難しくなります。
自分の身体だけでなく、未来の赤ちゃんのためにも
定期的に子宮頸がん検診を受けませんか?
【この記事を読んだあなたにおすすめ】
【参照】


 子宮頸がん検診は痛い?異常があった場合の検査は?
子宮頸がん検診は痛い?異常があった場合の検査は? HPVワクチンの新常識!男性も接種、9価ワクチンへ!
HPVワクチンの新常識!男性も接種、9価ワクチンへ!